ARTHROSE VAN DE KNIE EN KNIEPROTHESE
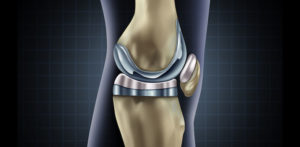
ANATOMIE VAN DE KNIE:
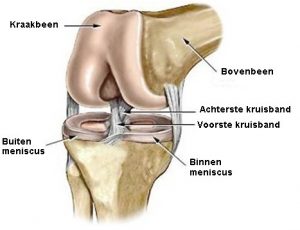
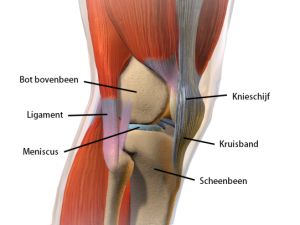
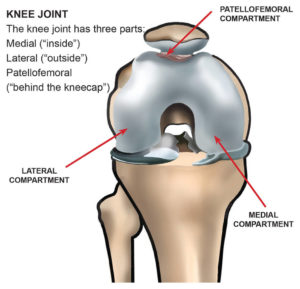
De knie wordt gevormd door 3 beenderen : het dijbeen (femur), het scheenbeen (tibia) en knieschijf (patella).
De uiteinden van het dijbeen, het scheenbeen en de achterkant van de knieschijf zijn bedekt met kraakbeen.
Dit kraakbeen zorgt voor een soepel en pijnloos wrijven van de gewrichtsvlakken tegenover elkaar.
Tussen het dijbeen en het scheenbeen bevinden zich 2 schokdempers, namelijk de binnenmeniscus (mediale meniscus) en de buitenmeniscus (laterale meniscus).
Sterke gewrichtsbanden (mediaal collateraal ligament, lateraal collateraal ligament, voorste kruisband en achterste kruisband) verbinden het dijbeen met het scheenbeen.
De knie wordt verder aangestuurd door de spiergroepen van het dijbeen en het scheenbeen.
- ARTROSE VAN DE KNIE: kraakbeen slijtage
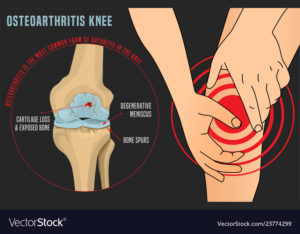
Artrose van de knie is een chronisch slijtage proces waarbij de beschermende laag kraakbeen ter hoogte van de botuiteinden geleidelijk aan afneemt in volume en kwaliteit.
Naast de vermindering van het kraakbeen neemt bij het ouder worden ook de kwaliteit van het weefsel van de meniscussen af. Er ontstaan scheuren in de meniscussen als gevolg van de slijtage en ze kunnen hun schokdempende functie minder goed uitvoeren.
Als gevolg van de aantasting van het kraakbeen schuren de beenderige uiteinden rechtstreeks op elkaar, wat pijn veroorzaakt.
Als gevolg van de slijtage zal een misvorming van de knie optreden (O-been of X-been).
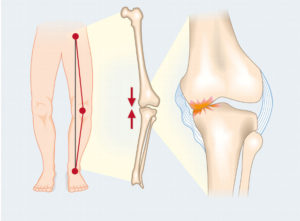
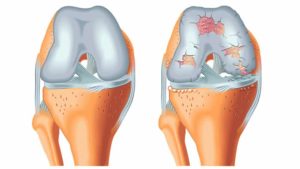
- ANDERE OORZAKEN van kraakbeenbeschadiging :
- artrose is de meest voorkomende oorzaak van kraakbeenlijden (door ouderdom, door accident, door obesitas).
- reumatoïde arthritis is een ontstekingsziekte van het lichaam die ook de knie kan aantasten en het kraakbeen kan vernietigen.
- avasculaire necrose is een aandoening waarbij een deeltje van het bot afsterft. Dit leidt tot inzakken van het bot onder het kraakbeen, met evolutie naar artrose.
- KLACHTEN van een “kapotte” knie
- toenemende pijnklachten bij belasting, sporten, wandelen; fietsen en zwemmen lukt meestal beter dan wandelen.
- startstramheid, tijd nodig om ’s morgens terug soepel te worden.
- zwelling van de knie.
- gevoel van doorzakking van de knie.
- verlies van beweeglijkheid van de knie, minder goed kunnen strekken van de knie.
- algemeen minder actief kunnen functioneren : minder ver kunnen wandelen, minder goed trappen kunnen doen, moeilijker om lange auto ritten te maken, …
- NIET OPERATIEVE BEHANDELINGEN
5.1 Medicatie :
Pijnstillende- en ontstekingsremmende medicatie kan gebruikt worden om de symptomen te controleren.
5.2 Voedingssupplementen :
Chondroïtine en glucosamine zijn de meest frequent gebruikte voedingssuplementen. Ook kurkuma wordt frequent gebruikt.
Het effect in grote wetenschappelijke studies is tot heden eerder beperkt.
5.3 Inspuitingen of infiltraties
Corticoïden zijn meest frequent gebruikt. Deze zorgen vooral voor een pijnstillende, ontstekingsremmende en ontzwellende werking.
Het aantal wordt meestal tot 3 per jaar beperkt.
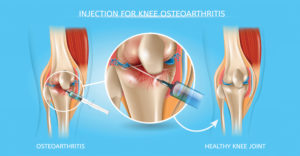
Hyaluronzuur (viscosupplementatie) of “gel inspuitingen”
Hyaluronzuur is een gel-achtige substantie die normaal aanwezig is in gezonde gewrichten. Het heeft een functie als smeermiddel, schokdemper en aldus beschermer van de kraakbeenlagen.
Bij artrose is zowel de kwaliteit als de kwantiteit van dit lichaamseigen hyaluronzuur merkelijk verminderd. Het wordt moeilijker om het beschadigde kraakbeen te voeden en te beschermen
Door het kunstmatig inspuiten, proberen we de symptomen van artrose te controleren. Het herhaaldelijk inspuiten van hyaluronzuur zou de aanmaak van het lichaamseigen hyaluronzuur kunnen stimuleren. Meestal zijn een 3 tal injecties noodzakelijk om dit resultaat te bekomen.
Ongeveer 30% van de behandelde patiënten wordt volledig pijnvrij, daartegenover staat dat 20% geen effect zal ervaren.
Het effect na de inspuitingen kan nawerken tot 18 maanden. Bij het opnieuw optreden van klachten kunnen de inspuitingen herhaald worden.

PRP of bloedplaatjesrijk plasma
PRP maakt gebruik van de herstelcapaciteiten van onze eigen bloedplaatjes. De gunstige effecten van deze bloedplaatjes waren reeds gekend bij behandeling van chronische pees ontstekingen, maar recent merken we ook gunstig effect op pijnklachten, zwelling en verminderde functionaliteit bij injecties in de knie bij artrose.
Na een bloedafname wordt via een centrifuge het plasma (met de bloedplaatjes) gescheiden van de andere bloedcellen (witte en rode bloedcellen). De bloedplaatjes worden geïsoleerd en geïnfecteerd in de knie.

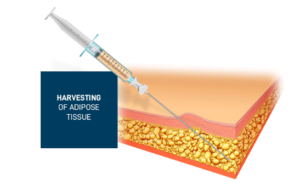
Met de stamcel therapie pogen we de pijn ontstaan door inflammatie onder controle te krijgen, de progressie van kraakbeen afbraak te stoppen en op die manier de gewrichtsfunctie te verbeteren.
Er gebeurt een klassieke liposuctie van buikvet via een gestandardiseerd protocol om de stamcellen zo weinig mogelijk te beschadigen. Het liposuctie aspiraat wordt verschillende keren gewassen in een centrifuge tot er finaal een zuiver aspiraat kan bekomen worden dat intra articulair (in het gewricht) wordt ingespoten in de knie.
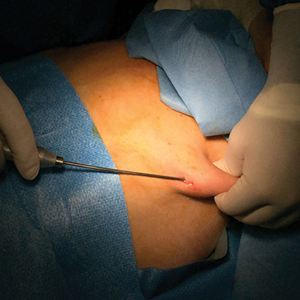
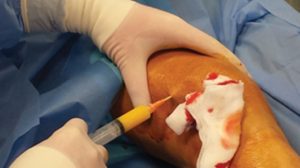
5.4 Aanpassen levensstijl en activiteit :
– frequent blijven bewegen.
– regelmatig fietsen.
– overgewicht vermijden: bij trappen bestijgen, gaat soms tot 8x het lichaamsgewicht door de knie ! Een beperkte gewicht reductie kan al een verbetering van klachten opleveren.
5.5 Kinesitherapie :
Aanleren van specifieke oefeningen om spiermassa rond de knie te verstevigen kan tot pijnverlichting leiden.
5.6 Kniebandage of brace :
In specifieke omstandigheden kan dit tot pijnverlichting leiden. Soms wordt dit ook voorgeschreven om een periode het aangetaste deel van de knie te ontlasten ( unloader brace).
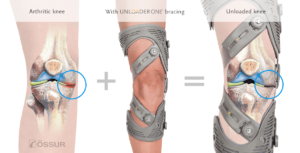
5.7 Steunzolen
Indien er een asafwijking van het been ontstaat door artrose, kan dit soms gecorrigeerd worden door een steunzool. Een steunzool is in geen geval een behandeling om artrose tegen te houden.
- TOTALE KNIEPROTHESE : een “nieuwe” of “valse” knie
Bij het falen van bovengenoemde behandelingen of bij een te ver gevorderde artrose dienen we over te gaan tot gehele of gedeeltelijke vervanging van het kniegewricht.
Bij een knieprothese wordt niet de gehele knie verwijderd! Enkel de kapotte kraakbeenlagen op dijbeen en scheenbeen worden vervangen door een speciaal implantaat dat de natuurlijke vorm van de oorspronkelijke knie perfect nabootst. Veelal wordt de achterkant van de knieschijf ook vervangen door een nieuw laagje.
Tussen de beide metalen lagen wordt een kunststof laag (slijtvast poly-ethyleen) geplaatst als nieuwe schokdemper. In de meerderheid van de gevallen worden de implantaten aan het bot vastgemaakt met een speciale botcement (gecementeerde prothese).
Tijdens het implanteren van een prothese wordt tevens de as van het been gecorrigeerd tot een normale stand.
Dit alles gebeurt via een spiersparende techniek met behoud van de zijdelingse gewrichtsbanden, waardoor de revalidatie na de operatie sneller verloopt.
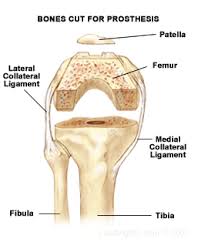

- INNOVATIE: Instrument op maat (PSI: patient specific instrument)
Tegenwoordig is het mogelijk om met behulp van 3D scanners en 3D printing een model van de knie te laten maken op voorhand. Aan de hand van dit model worden instrumenten gemaakt op maat voor uw knie voor éénmalig gebruik. Dit vergemakkelijkt deels de ingreep en verkort de operatie tijd, maar gaat gepaard met een extra kost. Deze toepassing kan zeer nuttig zijn bij speciale gevallen, maar is geenszins bedoeld om voor elke operatie te gebruiken.
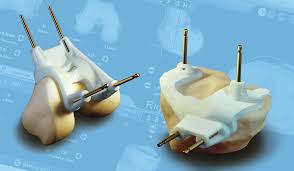

- INNOVOTATIE: Robotchirurgie
Door het inschakelen van de robot kan de positie van de prothese individueel aangepast worden aan de specifieke anatomie van de patiënt. Via speciale radiografie en/of scan wordt vooraf een 3D model gemaakt van de knie. Aan de hand van dit 3D model kan de robot ons helpen met zeer nauwkeurige zaagcoupes en de precieze positionering van de componenten van de prothese. Op die manier hopen we op een nog grotere patiënt tevredenheid en een langere overleving van het implantaat. Als nadeel moeten we een hogere kostprijs vermelden, maar tevens een langere operatieduur wat ook complicaties met zich kan meebrengen (bv. infectie).
Het klinkt misschien contradictorisch, maar tot heden is het voordeel van het gebruik van een robot voor het plaatsen van een knieprothese nog niet wetenschappelijk bewezen!


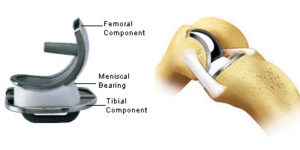
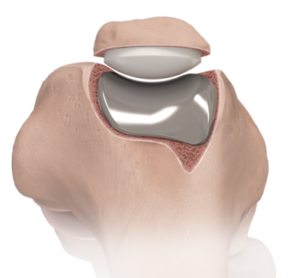
- HALVE KNIEPROTHESE of “halve knie”
Hierbij is slechts één deel van de knie beschadigd (binnenzijde of buitenzijde) en krijgt enkel dit deel een nieuwe oppervlakte. De delen van de knie die niet beschadigd zijn, krijgen geen nieuwe laag.
Een halve knieprothese bestaat uit een implantaat op het bovenbeen en een implantaat op het onderbeen. Daartussen wordt een harde laag kunststof (polyethyleen) aangebracht ter vervanging van de schokdemper. Bij een ‘halve’ prothese wordt de kraakbeenlaag van de knieschijf niet vervangen. Deze prothese kan worden geplaatst met of zonder botcement, maar meestal is de plaatsing zonder botcement.
Het grote voordeel van dit type knieprothese is dat een groot deel van de eigen knie, inclusief de kruisbanden, kan behouden worden. Dit betekent voor de patiënten dan ook een snellere revalidatie en een knie die meer natuurlijk aanvoelt.
Deze ingreep is uiteraard enkel en alleen mogelijk als slechts één compartiment van de knie is aangetast en de overige twee compartimenten intact zijn.
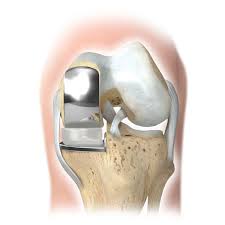
- PATELLOFEMORALE PROTHESE of knieschijfprothese
Als de arthrose zich voordoet in het voorste compartiment van de knie ( de achterzijde van de knieschijf en de goot in het dijbeen waar de knieschijf in glijdt) kan dergelijke prothese geplaatst worden. Het is essentieel om vooraf na te gaan of de klachten zicht enkel tot dit compartiment beperken.
De trochlea (goot in het dijbeen) wordt vervangen door een metalen component en een kunststof (poly-ethyleen) component wordt geplaatst op de knieschijf. Beide componenten worden met botcement vastgemaakt aan het bot.
- ANESTHESIE of verdoving bij knieprothese
De ingreep gebeurt onder een korte algemene narcose met bijhorende lokale verdoving via een locoregionaal blok (Adductor Kanaal Blok en LIA: lokale infiltratie-anesthesie). Dit zorgt voor betere pijnstilling, minder nood aan krachtige pijnstillers (bv. Morfine derivaten) en minder misselijkheid. Dit alles zorgt voor een zo snel mogelijke opstart van de revalidatie ( volgens het rapid recovery protocol in ons ziekenhuis). Figuur 21
In sommige medische omstandigheden wordt er gekozen voor een ruggenprik anesthesie in combinatie met een lichte roes.
Uw orthopedisch chirurg zal dit vóór de operatie aan u uitleggen. Natuurlijk kunnen vragen over de verdoving ook worden gesteld aan de anesthesist.
- COMPLICATIES bij knieprothese
Complicaties zijn eigen aan een ingreep. Een ingreep zonder complicaties bestaat niet. Deze komen in de regel zelden voor.
Alle voorzorgen worden standaard genomen om het risico op complicaties zeer laag te houden.
- Infecties kunnen optreden oppervlakkig rond het litteken of dieper rond de prothese. De infectie kan ontstaan kort na ingreep maar soms ook jaren later.
Oppervlakkige infecties kunnen meestal met een antibioticum behandeld worden. Diepe infecties vergen meestal grote operaties met spoeling van het gewricht of soms met verwijderen van de prothese en langdurige antibiotica nadien.
Als u een infectie ergens in uw lichaam heeft, dan doet u er verstandig aan dit snel met uw huisarts te bespreken. Het kan noodzakelijk zijn om snel met antibiotica te starten om deze infectie te behandelen en zo het risico van infectie via de bloedbaan naar de prothese te voorkomen bv. tandabces.
- Bloedklonter / Flebitis. Als deze klonters zich vormen in het onderbeen kunnen deze doorschieten naar de longen en een levensbedreigend longembool veroorzaken.
Preventief worden altijd spuitjes of medicijnen gegeven gedurende de eerste maand om dit te voorkomen. Nadien is het belangrijk om voldoende te bewegen, wandelen, fietsen, …
- Overmatige littenkevorming : arthrofibrose.
Sommige mensen maken intern overmatig veel litteken aan. Dit geeft aanleiding tot meer stijfheid van de knie en moeizamere revalidatie. Het is daarom zeer belangrijk om zo snel mogelijk te starten met bewegen na de operatie en de oefentherapie nadien dagelijks vol te houden.
- Allergie
Dit is bijna onbestaande en zeer zelden voorkomend. Een speciale prothese met coating kan geplaatst worden bij mensen met specifiek gekende metaal allergieën.
- Zenuwletsel: oppervlakkige gevoelsstoornissen rond het litteken zijn frequent; ernstige zenuwletsels zoals dropvoet bij beschadiging van een zenuw is extreem zeldzaam.
Deze opsomming is niet volledig en kan nooit volledig zijn. Er bestaat steeds de mogelijkheid een complicatie te ontwikkelen die momenteel niet gekend of niet bewezen is in de medische wetenschap.
- OVERLEVING VAN DE PROTHESE: hoe lang gaat mijn prothese mee?
Met de jaren ontstaat er een lichte slijtage van de kunststof schokdemper (poly-ethyleen), de implantaten op het dijbeen en het scheenbeen blijven in de regel intact. Bij grote activiteit en overgewicht slijt de poly-ethyleen sneller.
Met de huidige technieken en materialen verwachten we een overleving van ongeveer 20 jaar. Dit kan wijzigen door accidenten, te zware belasting, infecties, ziektes, …
Wanneer een knieprothese versleten is, zal in sommige gevallen een zogenaamde revisie-operatie moeten plaatsvinden. Hierbij wordt de oude prothese geheel of gedeeltelijk verwijderd en een nieuwe prothese ingebracht.
In recente publicatie van de Lancet in 2019 heeft ongeveer 82% van de totale knieprothesen en ongeveer 70 % van de unicondylaire knieprothesen een levensduur van 25 jaar.
- TEVREDENHEID na plaatsen van de prothese
Uit grote internationale studie blijkt dat ruim 80% van de patiënten tevreden zijn met het resultaat.
Het ultieme doel van onze chirurgische techniek is de “vergeten knie”.
Het plaatsen van een totale knieprothese is een van de meest frequente en meest succesvolle orthopedische operaties. Toch kan de patiënten tevredenheid op korte en lange termijn na de operatie variëren. Initieel werd de totale knieprothese ontwikkeld voor oudere patiënten met een beperkte levensverwachting, maar door de continue evolutie in de orthopedie met de ontwikkeling van nieuwere en betere materialen worden knieprothesen met de nodige reserve ook voorgesteld aan jonge actieve patiënten met ernstige artrose.
- REVALIDATIE :
Het volgen van oefentherapie in essentieel voor een goed eindresultaat.
Zorg ervoor dat er voldoende pijnmedicatie wordt ingenomen zodat de oefentherapie comfortabel kan verlopen.
De eerste fase van de revalidatie gebeurt in het ziekenhuis (4-tal dagen). Na de operatie mag u de nieuwe knie onmiddellijk volledig belasten. In de beginfase is dit soms moeilijk vanwege de wondpijn. Daarom stapt u in deze beginfase met krukken. Volgens een normaal schema gebruikt u 2 weken 2 krukken, nadien schakelt u over op 1 kruk.
Nadien gebeurt de revalidatie volgens een meegegeven voorschrift. Deze revalidatie kan u volgen in thuismilieu bij uw eigen kinesist, in het ziekenhuis of in een revalidatiecentrum. Er worden 60 sessies kinesitherapie voorgeschreven.
De revalidatie kan in de beginfase enorm verschillen van patiënt tot patiënt. Dit heeft te maken met de ernst van de behandelde artrose, de grootte van de vooraf bestaande as afwijking en de toestand van de gewrichtsbanden. Hoed u om uw situatie te vergelijken met lotgenoten in de eerste weken na ingreep!
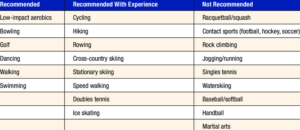
- SPORT na een prothese?
Een actieve levensstijl zoals wandelen, zwemmen of fietsen is zeer belangrijk voor het behoud van een goede mobiliteit van de gewrichten. Het is wel belangrijk om voorzichtig en verstandig uw knieprothese te gebruiken. Vermijd zeer zware inspanningen, vermijd draaibewegingen in het kniegewricht, vermijd frequent knielen, zoals bvb. tijdens het tuinieren. Denk er steeds aan dat dit type prothese ontwikkeld is voor een normaal actief dagelijks leven zonder excessieve belasting.
Veel personen denken dat het plaatsen van een totale knieprothese het einde betekent van een actief leven en het einde van elke sportactiviteit. Dit is zeker niet waar! Met een totale knieprothese is het zeker mogelijk om te wandelen, te zwemmen, te dansen, intensief te fietsen, te golfen, te tennissen (dubbel), te skiën, … Maar gebruik steeds uw verstand! Intensieve en pivoterende sporten bv. basketbal, lange afstand lopen, waterskiën, single tennis, … zijn eerder af te raden. Deze belastende sporten zullen ook de overlevingsduur van uw prothese verlagen.
- KOSTPRIJS
De terugbetaling van de protheses wordt nauwlettend gecontroleerd door de overheid. Voor elke prothese is ook de hoogste kwaliteit gegarandeerd! Het grootste gedeelte van de prothese wordt door uw mutualiteit op zich genomen, maar er bestaat altijd een opleg die ten laste is van de patiënt of de persoonlijke hospitalisatieverzekering. Het is best dat u zich hiervoor op voorhand informeert bij uw mutualiteit of verzekeraar. De opleg voor een knieprothese kan variëren naargelang het type. De hospitalisatieverzekering komt hier ook in tussen om de opleg te betalen die niet gedekt wordt door de mutualiteit.
U kunt een gemiddelde van een ziekenhuisfactuur raadplegen op de website van het ziekenhuis Jan Palfijn (rubriek kostenraming).
https://www.janpalfijn.be/kostprijs-en-facturatie
- WEETJES na operatie:
- Hoe lang in ziekenhuis? De opname is 3 tot 4 nachten en individueel soms verschillend. De wonde moet voldoende droog zijn, de pijn moet onder controle zijn, de knie moet voldoende kunnen buigen en u moet in staat zijn om vlot de krukken te hanteren en trappen te doen.
- Wanneer mag ik douchen? Van zodra de wonde droog is kan een waterdicht verband worden aangebracht waardoor douchen mogelijk is!
- Zwelling in de eerste weken is volledig normaal. In sommige omstandigheden kan dit tot enkele maanden aanhouden. De zwelling kan verminderen door regelmatig ijs te leggen en uw been hoger te leggen.
- Warm aanvoelen van de knie. Dit kan ook enkele maanden aanhouden en is vaak afhankelijk van de activiteiten die u uitvoert.
- Verdoofd gevoel rond litteken. Doordat de huid aan de voorzijde van de knie wordt ingesneden moeten onvermijdelijk ook enkel kleine zenuwtakjes doorgesneden worden. Deze zone van gevoelloosheid corrigeert en vermindert over een periode van 2 jaar.
- Klik in mijn knie. Dit is het geluid van de kunststof schokdemper tegen het implantaat op het dijbeen. In het begin komt dit zeer frequent voor. Dit wordt veel minder over een verloop van maanden.
- Autorijden : dit is afhankelijk van snelheid van uw individuele revalidatie en recuperatie van de spierkracht. Normaal kan autorijden hervat worden rond de 6 weken na de ingreep als u voldoende controle heeft over uw geopereerde been. Raadpleeg wel vooraf de voorwaarden van uw autoverzekering.
- Werkongeschiktheid. Dit is zeer variabel van de inhoud van de job en varieert van 6 weken tot 9 maanden.
- Knielen / op knie zitten is toegelaten maar niet comfortabel, gebruik een kussentje indien dit onvoldoende comfort geeft.
- Metaaldetectors op het vliegveld. Het kan inderdaad zijn dat de metaaldetectors afgaan als u het vliegtuig neemt. De veiligheidsdiensten zijn dit echter gewoon en herkennen vlug dat u een prothese heeft. U kan steeds een implantaten paspoort vragen als u een vliegtuigreis boekt.