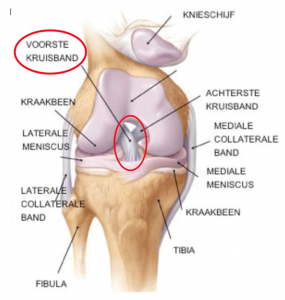
1/ Anatomie
De voorste kruisband is één van de vier grote gewrichtsbanden van de knie.
De gewrichtsbanden zijn vier koordachtige structuren die het bovenbeen (femur) met het onderbeen (tibia) verbinden.
Het zijn de belangrijkste stabilisatoren van de knie en zorgen ervoor dat femur niet afglijdt van de tibia.
De voorste en achterste kruisband liggen centraal binnen de knie. De binnenste (mediaal collateraal ligament) en buitenste gewrichtsband (lateraal collateraal ligament) liggen respectievelijk aan de binnenkant en de buitenkant van de knie.
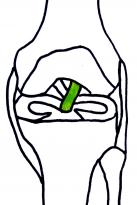
2/ Functie van de voorste kruisband
De voorste kruisband zorgt voor een voor-achterwaartse stabiliteit van de knie.
De voorste kruisband voorkomt dat het onderbeen abnormaal veel naar voor kan bewegen t.o.v. het bovenbeen.
De voorste kruisband speelt daarnaast een belangrijke rol in rotatie controle van de knie en zorgt zo voor bescherming van de meniscussen.
3/ Oorzaak van scheuren
70% van de voorste kruisband scheuren is het gevolg van niet-contact mechanismen.
Meestal is er een draaimaneuver met gestrekte knie en geblokkeerde voet.
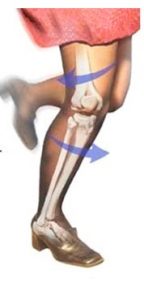
In voetbal is er het typisch “cutting” maneuver. De speler maakt een draaibeweging over het steunbeen om van richting te veranderen.

Ook slechte landing na een sprong bv. basket, volleybal zijn frequent oorzaak van een scheur.
Ook tijdens het skiën als de binding van de ski niet tijdig loskomt ontstaat een draaibeweging in de knie.

30% van de gescheurde kruisbanden is wel het gevolg van een direct contact bv. tackle in voetbal.
Verschillende studies hebben aangetoond dat vrouwelijke atleten vatbaarder zijn voor letsels van de voorste kruisband (o.a. door verschil in spierkracht en controle en het effect van oestrogeen op de sterkte van de kruisband).
4/ Symptomen
Heel frequent vermeldt patiënt dat hij een “krak” heeft gevoeld of gehoord.
Geleidelijk ontstaat meer zwelling van de knie (gevolg van bloeding binnen de knie) en ontstaat er stramheid die het stappen oncomfortabel maakt.
Vaak zijn er bijkomend band- of meniscusletsels die de pijn en de klachten beïnvloeden.
In tweede fase wordt de knie terug soepel en ontstaat er een “onzeker” of doorzakkingsgevoel bv. tijdens het sporten of afdalen van een trap.
Soms zijn de klachten mild, wat de diagnose moeilijk kan maken.
5/ Diagnose
1/ Op basis van het verhaal van de patiënt tracht de arts het ongevalsmechanisme te reconstrueren.
2/ Klinisch onderzoek door de arts.
Via een aantal gespecialiseerde testen zal de voor-achterwaartse stabiliteit en rotatie-stabiliteit van de knie getest worden.
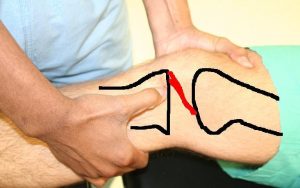
Deze tests zijn direct na trauma niet altijd makkelijk uit te voeren omwille van de pijn.
3/ Beeldvorming
Via spoed wordt vaak een radiografie uitgevoerd om beenderige letsels uit te sluiten.
In de meeste gevallen is een MRI-scan aangewezen om de scheur te bevestigen en om bijkomende letsels van kraakbeen, meniscus en gewrichtsbanden op te sporen.
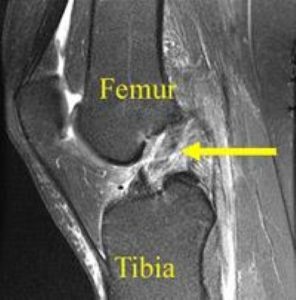
6/ Genezing? Herstel? Waarom behandelen?
In tegenstelling tot andere gewrichtsbanden, zal een gescheurde voorste kruisband niet spontaan herstellen.
Als gevolg is er verlies van stabiliteit in het kniegewricht met het risico op doorzakking tijdens sport of belastende activiteiten.
Op termijn bestaat er dan een grotere kans op kraakbeenbeschadiging, meniscusscheuren en arthrose van de knie.
Bij niet behandelde voorste kruisband letsels zal 90% van de patiënten binnen de 10 jaar meniscus-schade ondervinden.
7/ Behandeling in acute fase
Rust is aangewezen in de eerste 2 tot 3 weken.
Ijs applicaties zijn nodig ter controle van de zwelling.

Vaak worden in de eerste 2 weken ontstekingsremmers voorgeschreven.
Zodra de knie voldoende is ontzwollen en de pijn het toelaat, wordt kinesitherapie gestart. Het doel van de kinesitherapie is in eerste fase het terug soepel maken van de knie (volledige flexie/extensie). In tweede fase volgen spierversterkende oefeningen.
8/ Niet operatieve behandeling.
Moet elke voorste kruisbandscheur operatief behandeld worden?
In de minderheid van de gevallen zal een voorste kruisbandletsel niet-operatief behandeld worden.
De nadruk van de behandeling ligt dan in het volgen van een spierversterkend oefenprogramma.
Deze niet-operatieve behandeling is aangewezen bij patiënten die een niet actief leven leiden (bv. zittend werk, geen sport,…) en die geen blijvend gevoel van doorzakken of instabiliteit ondervinden.
Indien er bijkomend kraakbeen- of meniscusletsels zijn, is een ingreep ook meestal aangewezen.
9/ De ingreep
Het doel van de ingreep is het bekomen van aan stabiele knie.
In de meerderheid van de gevallen wordt een reconstructie uitgevoerd met eigen pezen, donorpezen of kunstpezen.
Hechting van een voorste kruisband scheur is enkel mogelijk in een zeer klein aantal van de scheuren.
De ingreep met reconstructie wordt best uitgevoerd 4 tot 6 weken na het accident.
Het is vooral belangrijk dat de knie voldoende is ontzwollen en de beweeglijkheid is hersteld. Dit bespoedigt zonder twijfel de revalidatie nadien.
De ingreep gebeurt onder een korte algemene narcose en een bijkomende lokale verdoving (femoraal block, Hunter kanaalblock).
De ingreep wordt altijd uitgevoerd via kijkoperatie.
10/ Voorste kruisbandreconstructie
De gescheurde kruisband wordt vervangen door een nieuwe stevige structuur, meestal een pees.
Deze pees kan afkomstig zijn uit eigen lichaam : hamstringpezen (aan binnenzijde van de knie), deel van de patellapees (pees onder knieschijf)
of deel van de quadricepspees (pees boven knieschijf).
In specifieke omstandigheden kan gebruik gemaakt worden van de pees uit de donorbank/donorpees of van een synthetische koord (bv. LARS-ligament).
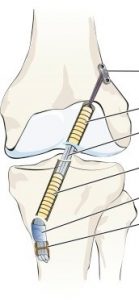
Meest frequent worden de eigen hamstrings gebruikt.
Tijdens de kijkoperatie worden de oude resten van de gescheurde kruisband verwijderd. Er worden 2 tunnels geboord, één in scheenbeen en één in dijbeen. Beide tunnels worden gepositioneerd op de plaats van de oorspronkelijke kruisband. In uitzonderlijke gevallen kan gewerkt worden met meerdere tunnels (double bundle techniek).
De eigen pees wordt klaargemaakt met een speciale fixatiedraad.

Het geheel wordt via de boortunnels in de knie gebracht.
De nieuwe pees wordt opgehangen in de tunnel van het dijbeen. Klassiek wordt een endobutton systeem gebruikt.
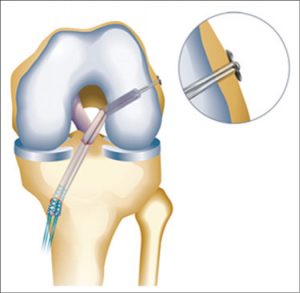
Nadien gebeurt de fixatie op de juiste spanning op het scheenbeen.
Meestal wordt gebruik gemaakt van een oplosbare schroef (deze moeten later niet worden verwijderd, maar verdwijnen na een tijdje vanzelf).
Bijkomend kan op het scheenbeen een schroef, kram, anker geplaatst worden ter versterking van de fixatie.
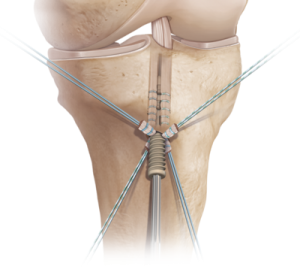
Het is belangrijk dat de nieuwe kruisband op dezelfde positie komt als de oude oorspronkelijke kruisband.
Het fixatiesysteem is zeer belangrijk want het is verantwoordelijk voor de stabiliteit tot de eigen pees in ingegroeid in de beenderige tunnels. De getransplanteerde pees wordt omgezet in levend ligamentair weefsel. Dit proces neemt meestal minimaal 6 maanden in beslag.
In sommige gevallen is er noodzaak tot een bijkomende extra stabilisatie voor de rotatie stabiliteit. Deze bijkomende procedure wordt vooral toegepast bij risicogroepen ( uitgesproken instabiliteit, revisies, hoog competitieve pivot sporters, hyperlaksiteit, …)
In dit geval wordt vaak een monoloop procedure (laterale extra-articulaire tenodese) of anterolateraal ligament reconstructie bijkomend uitgevoerd.
Dit wordt voor ingreep met de behandelend arts besproken.
11/ Ziekenhuisverblijf
Na de ingreep verblijft u 1 nacht in ziekenhuis.
Door de kinesist in het ziekenhuis leert u hoe u de krukken dient te gebruiken en worden er enkele oefeningen voor thuis aangeleerd.
12/ Thuiskomst
Vaak is er in eerste fase nog veel zwelling van de knie. Dit is volledig normaal. Frequent ijsapplicaties en frequent hoogstand van het been kunnen dit verminderen.
Een brace voor de eerste 6 weken is noodzakelijk.
Leg afspraak voor de kinesist(e) reeds vast voor de dag volgend op uw thuiskomst.
De wondjes van de kijkoperatie moeten proper verzorgd worden en dienen droog gehouden te worden. Voor het douchen kan een waterdicht verband geappliceerd worden (bv. Opsite)
Gedurende 20 dagen is er een inspuiting nodig om flebitis te voorkomen.
Wenst u dit spuitje liever niet zelf toe te dienen, dan kunt u hiervoor een thuisverpleegkundige contacteren.
Indien u voordien reeds bloedverdunners neemt, kan dit afwijken van het normale schema.
13/ Revalidatie
Deze fase van de behandeling is even belangrijk dan de ingreep zelf.
De revalidatie gebeurt onder supervisie van een kinesist(e) volgens een meegegeven voorschrift.
De ingreep wordt gedurende de eerste 6 weken revalidatie beschermd door het dragen van een brace.
Tevens wordt de nieuwe pees beschermd door gebruik van de krukken in de eerste 4 weken. Dit wordt met kinesist(e)) afgebouwd volgens schema en volgens vorderen van de revalidatie. (beweeglijkheid, spierkracht,…).

14/ Wat/wanneer na operatie?
De sport specifieke revalidatie wordt besproken met de behandeld arts en zo nodig ook met de coach of club verantwoordelijke.